دکتر مـــــــژگان جامعــــــــــی
جراح و متخصص زنان و زایمان
دکتر مژگان جامعی، فارغ التحصیل سال ۱۳۷۲ دکترای پزشکی عمومی از دانشگاه شهید بهشتی و دارای دانشنامه تخصصی رشته جراحی زنان و زایمان از دانشگاه شهید بهشتی در سال ۱۳۷۸ و گواهینامه فلوشیپ ۶ ماهه دوره هیستروسکوپی و لاپاروسکوپی از انجمن علمی جراحی های کم تهاجمی زنان ایران و گواهینامه دوره زیبایی زنان (Feminine Rejuvenation) از انستیتو لیزر امریکا (National Laser Institute) می باشد.

خدمات اصلی پزشک
زایمان فرآیندی است که آشنایی با آن زیاد است و به صورت طبیعی یا سزارین انجام میشود. مراقبتهای دوران بارداری و پس از زایمان برای...
آندومتریوز یک بیماری زنانه است که در آن بافت داخلی رحم در خارج از آن رشد میکند و باعث درد و مشکلات باروری میشود.
این اختلال هورمونی باعث ایجاد کیستهای کوچک روی تخمدانها میشود و به بی نظمی قاعدگی، افزایش وزن و مشکلات باروری منجر میشود.
هیستروسکوپی یک روش تشخیصی و درمانی برای بررسی داخل رحم است. این روش به پزشک امکان میدهد مشکلاتی مانند چسبندگیهای...
یائسگی پایان طبیعی دوره باروری زنان است که معمولاً بین ۴۵ تا ۵۵ سالگی رخ میدهد. علائم آن شامل گرگرفتگی، تغییرات خلقی و...
این جراحیها شامل روشهایی مانند لابیاپلاستی، تنگ کردن واژن و جوانسازی ناحیه تناسلی است. این اقدامات به بهبود ظاهر و راحتی...

دکتر مژگان جامعی، فارغ التحصیل سال ۱۳۷۲ دکترای پزشکی عمومی از دانشگاه شهید بهشتی و دارای دانشنامه تخصصی رشته جراحی زنان و زایمان از دانشگاه شهید بهشتی در سال ۱۳۷۸ و گواهینامه فلوشیپ ۶ ماهه دوره هیستروسکوپی و لاپاروسکوپی از انجمن علمی جراحی های کم تهاجمی زنان ایران و گواهینامه دوره زیبایی زنان (Feminine Rejuvenation) از انستیتو لیزر امریکا (National Laser Institute) می باشد.
سایر خدمات پزشک
این روش شامل تکنیکهایی مانند لیزر درمانی، تزریق چربی یا جراحی برای بهبود ظاهر و عملکرد ناحیه تناسلی است. هدف آن افزایش راحتی، رضایت جنسی است.
رژیم غذایی دوران بارداری باید شامل مواد مغذی مانند پروتئین، آهن، کلسیم و اسید فولیک باشد تا رشد سالم جنین را تضمین کند.
نظرات کاربران
نظرات کاربران
سوالات متداول
آندومتریوز چه علائمی دارد؟
آندومتریوز باعث درد شدید قاعدگی، درد هنگام رابطه جنسی، خونریزیهای نامنظم و مشکلات باروری شود. شدت علائم در افراد مختلف متفاوت است و ممکن است برخی بدون علائم باشند.
آندومتریوز چگونه درمان میشود؟
درمان شامل دارودرمانی برای کاهش درد و کنترل رشد بافت اضافی، جراحی برای برداشتن ضایعات آندومتریوز و در برخی موارد، تغییرات سبک زندگی مانند تغذیه سالم و ورزش است.
جوانسازی واژن چه روشهایی دارد؟
جوانسازی واژن شامل روشهایی مانند لیزر درمانی، تزریق چربی، استفاده از فیلر و جراحیهای زیبایی مانند البیاپالستی است. این روشها به بهبود ظاهر، افزایش رطوبت و کاهش افتادگی واژن کمک میکنند.
جوانسازی واژن با چقدر درد همراه است؟
بیشتر روشهای غیرجراحی مانند لیزر و تزریق کمتهاجمی بوده و با بیحسی موضعی انجام میشوند، بنابراین درد زیادی ندارند. در روشهای جراحی ممکن است مقداری ناراحتی وجود داشته باشد که با مسکن کنترل میشود.

اگر سوال مورد نظرتون رو پیدا نکردید اینجا مطرح کنید...
نظرات کاربران
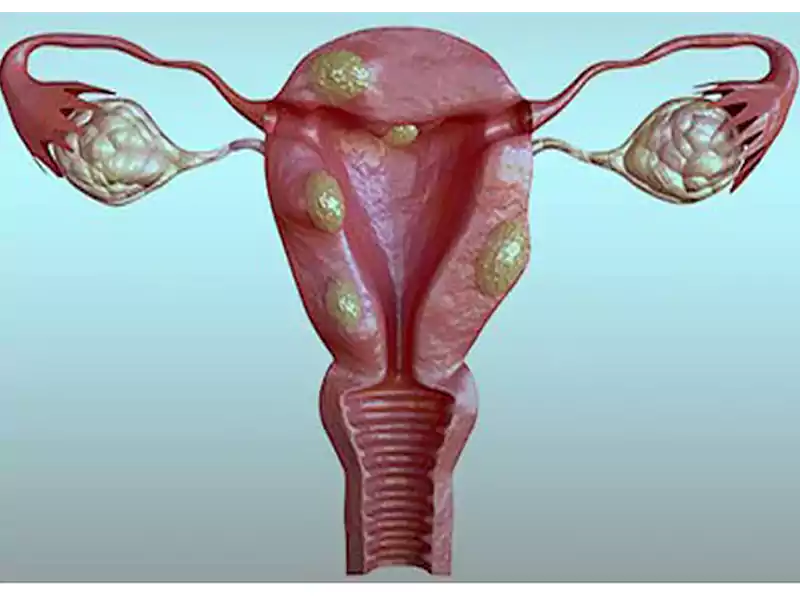
فیبروم رحم یکی از شایعترین تودههای خوشخیم در میان زنان است که ممکن است بدون علامت باقی بماند یا با نشانههایی آزاردهنده مانند درد، خونریزی شدید و مشکلات باروری همراه شود. آشنایی با فیبروم رحم و علل ایجاد آن، انواع فیبروم، راههای تشخیص، گزینههای درمانی و تاثیر آن بر زندگی زنان از اهمیت بالایی برخوردار است. در این مقاله بهطور کامل به بررسی فیبروم رحم میپردازیم و شما را با راهکارهایی برای مدیریت یا درمان آن آشنا میکنیم.
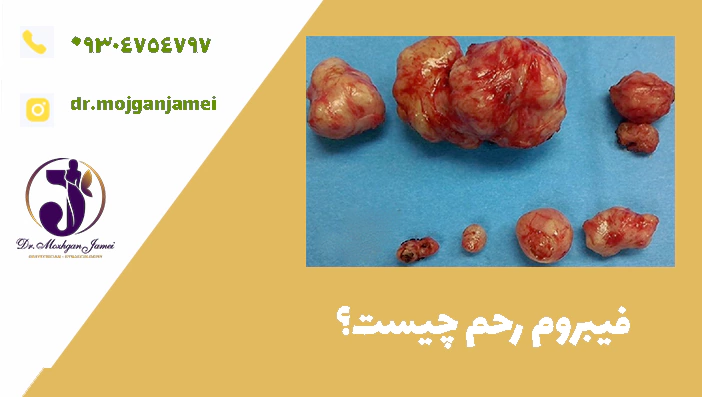
فیبروم رحم چیست؟
فیبروم رحم تودهای غیرسرطانی است که از بافت عضلانی دیواره رحم رشد میکند. این تودهها اغلب در سنین باروری ایجاد میشوند و اندازه آنها میتواند از چند میلیمتر تا چندین سانتیمتر متغیر باشد. گاهی یک فیبروم بهتنهایی در رحم ظاهر میشود و در برخی موارد تعداد زیادی فیبروم در نقاط مختلف رحم رشد میکنند.
بیشتر بخوانید: آندومتریوز
خوشبختان این عارضه در زنان قابل درمان است. علل دقیق بروز فیبرومها هنوز کاملاً مشخص نیست، اما عوامل هورمونی و ژنتیکی نقش مهمی دارند.
دکتر مژگان جامعی، متخصص بیماریهای زنان و زایمان، با تجربهای گسترده در زمینه درمان فیبروم رحم، آماده ارائه دقیقترین روشهای تشخیصی و درمانی است. اگر دچار علائم مشکوک هستید، همین حالا برای دریافت نوبت و مشاوره تخصصی اقدام کنید و یک گام مهم برای حفظ سلامت رحم خود بردارید.
بیشتر بخوانید: جوانسازی واژن چیست؟
چه کسانی در معرض فیبروم رحم هستند؟
تمام زنان ممکن است در طول زندگی خود به فیبروم مبتلا شوند اما برخی عوامل خطر احتمال بروز آن را افزایش میدهد:
- سن بین ۳۰ تا ۵۰ سال
- سابقه خانوادگی فیبروم
- اضافه وزن یا چاقی
- شروع قاعدگی در سن پایین
- رژیم غذایی پرچرب و کم فیبر
- عدم بارداری در طول زندگی
انواع فیبروم رحم
فیبرومها بسته به محل رشدشان در رحم به چند دسته اصلی تقسیم میشوند:
فیبروم زیر مخاطی: در زیر پوشش داخلی رحم رشد میکند و ممکن است باعث خونریزی شدید یا اختلال در باروری شود.
فیبروم داخل دیوارهای: در عضله دیواره رحم رشد میکند و رایجترین نوع فیبروم است.
فیبروم زیر سروزی: به سمت بیرون رحم رشد میکند و ممکن است بر اندامهای اطراف رحم فشار وارد کند.
فیبروم پایهدار: از رحم آویزان است و ممکن است درون یا بیرون رحم قرار داشته باشد.
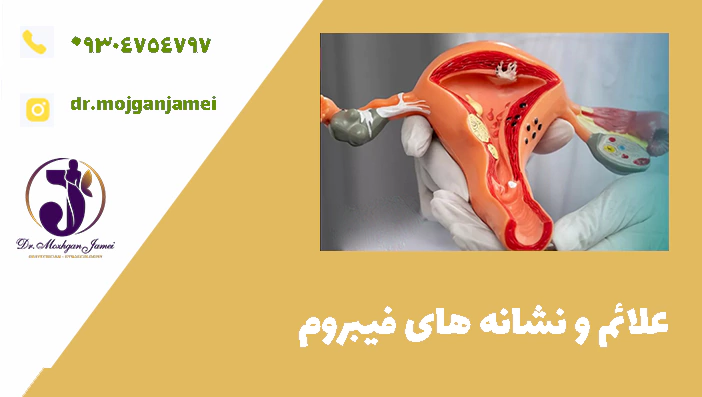
علائم فیبروم رحم
بسیاری از زنان مبتلا به فیبروم هیچ علامتی ندارند و این تودهها در معاینههای دورهای کشف میشوند. اما در برخی موارد، فیبرومها با علائم زیر همراه هستند:
- قاعدگیهای سنگین و طولانی
- خونریزی بین دو پریود
- درد و فشار در ناحیه لگن
- درد هنگام رابطه جنسی
- تکرر ادرار یا احساس تخلیه ناقص مثانه
- یبوست
- مشکل در بارداری یا سقط مکرر
تشخیص فیبروم رحم
پزشک برای تشخیص دقیق فیبروم از روشهای مختلف استفاده میکند:
معاینه لگنی
پزشک ممکن است بزرگ شدن یا تغییر شکل رحم را احساس کند.
سونوگرافی رحم
روش اصلی و ساده برای تشخیص فیبروم و تعیین محل و اندازه آن.
MRI رحم
در برخی موارد پیچیده برای بررسی دقیقتر فیبرومها.
هیستروسکوپی
برای بررسی داخل رحم و شناسایی فیبرومهای زیرمخاطی.
هیستروسالپنگوگرافی (HSG)
کاربرد آن بیشتر در بررسی نازایی است.
آیا فیبروم رحم خطرناک است؟
فیبرومها معمولا خوشخیم هستند و خطر سرطانی شدن آنها بسیار پایین است. اما اگر فیبروم بسیار بزرگ باشد، خونریزی شدید ایجاد کند یا باعث ناباروری شود، نیاز به پیگیری جدی دارد. همچنین در دوران بارداری ممکن است فیبروم رشد کند و باعث عوارضی مانند زایمان زودرس یا قرارگیری نامناسب جنین شود.
راههای درمان فیبروم رحم
انتخاب روش درمان فیبروم به عوامل مختلفی مانند شدت علائم، اندازه و محل فیبروم، سن بیمار و تمایل به بارداری بستگی دارد. مهمترین گزینههای درمان شامل موارد زیر است:
۱. درمان دارویی
داروها ممکن است برای کوچک کردن فیبروم یا کنترل علائم آن استفاده شوند:
داروهای ضدالتهاب برای کاهش درد
داروهای هورمونی مانند آگونیستهای GnRH برای کاهش اندازه فیبروم
قرصهای جلوگیری از بارداری برای تنظیم قاعدگی و کاهش خونریزی
۲. روشهای غیرجراحی
آمبولیزاسیون شریان رحم: با بستن رگهای خونی تغذیهکننده فیبروم، باعث کوچک شدن آن میشود.
HIFU (سونوگرافی با شدت بالا): روش جدید و غیرتهاجمی برای تخریب فیبرومها.
دستگاه IUD حاوی پروژسترون: برای کاهش خونریزی و درد مفید است.
۳. جراحی
در صورت بزرگ بودن فیبروم یا عدم پاسخ به درمانهای دیگر، گزینه جراحی مطرح میشود:
میومکتومی: برداشتن فیبروم بدون آسیب به رحم؛ مناسب برای زنان دارای تمایل به بارداری
هیسترکتومی: برداشتن کامل رحم؛ مناسب برای زنانی که قصد بارداری ندارند و علائم شدید دارند
لاپاراسکوپی یا هیستروسکوپی: روشهای کمتهاجمی برای خارج کردن فیبرومهای خاص
فیبروم رحم و بارداری
یکی از دغدغههای رایج در میان زنان مبتلا به فیبروم، امکان بارداری و حفظ آن است. اگرچه بسیاری از زنان با وجود فیبروم باردار میشوند و فرزند سالم به دنیا میآورند، اما برخی فیبرومها ممکن است:
- باعث سقط مکرر شوند
- مانع لانهگزینی جنین شوند
- رحم را تغییر شکل دهند
- زایمان طبیعی را دشوار کنند
در چنین شرایطی پزشک با بررسی دقیق محل و اندازه فیبروم، بهترین برنامه درمان یا جراحی را برای حفظ قدرت باروری توصیه میکند.
تغذیه و سبک زندگی در کنترل فیبروم
اگرچه هیچ رژیم غذایی نمیتواند فیبروم را کاملاً درمان کند، اما اصلاح تغذیه و سبک زندگی میتواند به کاهش رشد فیبروم یا کنترل علائم آن کمک کند:
- مصرف میوه، سبزیجات، غلات کامل و غذاهای کمچرب
- کاهش مصرف گوشت قرمز و غذاهای فرآوریشده
- حفظ وزن مناسب
- کاهش استرس
- ورزش منظم
چه زمانی به پزشک مراجعه کنیم؟
در صورتی که با علائمی مانند قاعدگیهای غیرطبیعی، درد مداوم لگن، خونریزی بین دو پریود یا مشکل در بارداری مواجه هستید، بهتر است برای بررسی دقیق به پزشک زنان مراجعه کنید. تشخیص زودهنگام فیبروم و انتخاب روش درمان مناسب، نقش مهمی در جلوگیری از عوارض جدی و حفظ سلامت باروری دارد.
نتیجهگیری
فیبروم رحم یک توده غیرسرطانی اما گاهی دردسرساز است که میتواند بدون علامت باقی بماند یا با مشکلاتی مانند خونریزی، درد، فشار لگنی و حتی ناباروری همراه شود. تشخیص زودهنگام، بررسی دقیق و انتخاب درمان متناسب با شرایط هر بیمار، کلید کنترل این بیماری است. خوشبختانه با پیشرفت علم پزشکی، گزینههای درمانی متعددی برای فیبروم وجود دارد و بسیاری از زنان با درمان مناسب میتوانند زندگی عادی و سالمی را ادامه دهند.

یائسگی، دورهای طبیعی در زندگی زنان است که با توقف قاعدگی و کاهش سطح هورمونهای جنسی مشخص میشود. این دوره میتواند با علائم متنوعی از جمله گرگرفتگی، تعریق شبانه، نوسانات خلقی و مشکلات خواب همراه باشد. در حالی که یائسگی تغییرات قابل توجهی را در بدن ایجاد میکند، با روشهای مختلفی میتوان علائم آن را مدیریت کرد و کیفیت زندگی در این دوران را بهبود بخشید. از جمله این روشها، سبک زندگی سالم، درمانهای جایگزین هورمونی و داروهای تجویزی توسط پزشک قابل بررسی است.
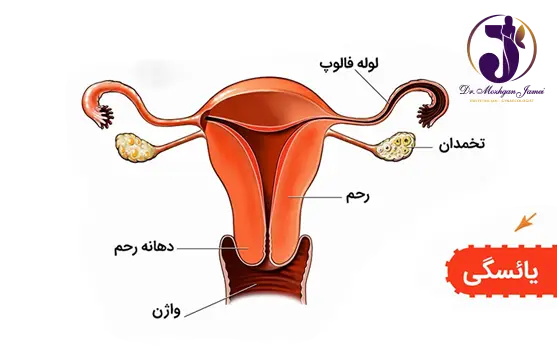
یائسگی چیست؟
یائسگی یک مرحله طبیعی و اجتنابناپذیر در زندگی زنان است که به معنای پایان دوره باروری و توقف قاعدگی است. این فرایند معمولاً بین سنین 45 تا 55 سالگی رخ میدهد و به دلیل کاهش تدریجی و نهایتاً توقف تولید هورمونهای استروژن و پروژسترون توسط تخمدانها ایجاد میشود. یائسگی نه یک بیماری، بلکه یک تغییر فیزیولوژیک است که با مجموعهای از علائم و نشانهها همراه است و میتواند تأثیرات مختلفی بر سلامت جسمی و روحی زنان داشته باشد.
ببیشتر بخوانید: افتادگی رحم چیست
تغییرات هورمونی در دوران یائسگی میتوانند منجر به بروز علائم مختلفی شوند، از جمله گرگرفتگی، تعریق شبانه، اختلالات خواب، تغییرات خلقی (مانند تحریکپذیری، اضطراب و افسردگی)، خشکی واژن، کاهش میل جنسی، مشکلات ادراری و تغییرات در پوست و مو. این علائم میتوانند کیفیت زندگی زنان را تحت تاثیر قرار دهند و نیاز به مدیریت و درمان داشته باشند. اگرچه یائسگی یک مرحله طبیعی است، اما آگاهی از علائم، مدیریت صحیح آنها و مشورت با پزشک میتواند به زنان کمک کند تا این دوران را با کمترین ناراحتی و بهترین کیفیت زندگی سپری کنند.
علائم یائسگی
(علائم یائسگی میتوانند در افراد مختلف متفاوت باشند و شدت آنها نیز متغیر است. این علائم ناشی از کاهش سطح هورمونهای استروژن و پروژسترون در بدن هستند و میتوانند هم از نظر جسمی و هم از نظر روحی و روانی بر زنان تاثیر گذار باشد. یکی از شایعترین و مشخصترین علائم یائسگی، تغییرات در الگوی قاعدگی است. این تغییرات میتوانند شامل نامنظم شدن چرخههای قاعدگی، تغییر در میزان خونریزی (کم یا زیاد شدن) و در نهایت، قطع کامل قاعدگی باشند. علاوه بر این، زنان ممکن است گرگرفتگی را تجربه کنند، که به صورت احساس ناگهانی گرما در بالاتنه، صورت و گردن ظاهر میشود و ممکن است با تعریق و قرمزی پوست همراه باشد. تعریق شبانه نیز از دیگر علائم شایع است که میتواند باعث اختلال در خواب شود.
بیشتر بخوانید: چسبندگی رحم
تاثیر یائسگی بر وضعیت روحی و روانی
علاوه بر علائم جسمی، یائسگی میتواند تأثیرات قابل توجهی بر وضعیت روحی و روانی زنان داشته باشد. تغییرات خلقی مانند تحریکپذیری، اضطراب، افسردگی و نوسانات خلقی بسیار شایع هستند. همچنین، برخی از زنان ممکن است مشکلات خواب را تجربه کنند، از جمله مشکل در به خواب رفتن یا بیدار شدن مکرر در طول شب. مشکلات حافظه و تمرکز نیز میتوانند از دیگر علائم روانی یائسگی باشند و بر توانایی انجام کارهای روزمره تاثیر بگذارند.
تاثیر یائسگی بر قسمت تناسلی
در کنار این علائم، یائسگی میتواند منجر به تغییرات در سیستم ادراری و تناسلی شود. خشکی واژن به دلیل کاهش رطوبت و انعطافپذیری واژن میتواند باعث درد و ناراحتی در هنگام رابطه جنسی شود. همچنین، مشکلات ادراری مانند تکرر ادرار، بیاختیاری ادرار و افزایش احتمال ابتلا به عفونتهای ادراری نیز ممکن است رخ دهند. کاهش میل جنسی نیز از دیگر علائم شایع است که میتواند بر روابط زناشویی تأثیر بگذارد.
بیشتر بخوانید: تغذیه دوران بارداری
علاوه بر این، زنان ممکن است تغییرات در پوست و مو را تجربه کنند، مانند نازک شدن پوست، خشکی پوست و ریزش مو. افزایش وزن نیز به دلیل تغییرات هورمونی و کاهش متابولیسم میتواند در دوران یائسگی رخ دهد. همچنین درد مفاصل و عضلات را تجربه خواهد کرد. لازم به ذکر است که همه زنان همه این علائم را تجربه نمیکنند و برخی از علائم ممکن است خفیف باشند در حالی که برخی دیگر شدیدتر هستند.

تشخیص یائسگی
پزشک معمولاً میتواند با بررسی علائم و سابقه پزشکی بیمار، یائسگی را تشخیص دهد. در برخی موارد، ممکن است آزمایش خون برای بررسی سطح هورمونهای FSH و استروژن نیز انجام شود.
اگر شما علائم یائسگی را تجربه میکنید، بهتر است با پزشک خود مشورت کنید تا تشخیص دقیق داده شود و در صورت نیاز، درمانهای مناسب برای کاهش علائم و بهبود کیفیت زندگی تجویز شود.
(تشخیص یائسگی معمولاً بر اساس علائم بالینی و سابقه پزشکی فرد انجام میشود. پزشک با بررسی تغییرات در چرخه قاعدگی (مانند نامنظمی یا قطع کامل قاعدگی) و علائم همراه مانند گرگرفتگی، تعریق شبانه و تغییرات خلقی میتواند به تشخیص اولیه برسد. در برخی موارد، ممکن است آزمایش خون برای اندازه گیری سطح هورمونهای FSH (هورمون محرک فولیکول) و استرادیول (نوعی استروژن) تجویز شود، چرا که افزایش سطح FSH و کاهش استرادیول میتواند نشانه قطع فعالیت تخمدانها باشد.
تشخیص یائسگی با آزمایش هورمونی
اگرچه آزمایشهای هورمونی میتوانند کمککننده باشند، اما تشخیص نهایی اغلب بر اساس توقف قاعدگی به مدت ۱۲ ماه متوالی (در زنان بالای ۴۵ سال) صورت میگیرد. در زنان جوانتر یا مواردی که علائم غیر معمول وجود دارد، پزشک ممکن است آزمایشهای بیشتری مانند سونوگرافی تخمدانها یا بررسی تیروئید را برای رد سایر شرایط مشابه توصیه کند. توجه به این نکته مهم است که یائزشی یک فرآیند تدریجی است و ممکن است سالها قبل از قطع کامل قاعدگی، علائم آن ظاهر شوند.)
نتیجه گیری
یائسگی مرحلهای طبیعی در زندگی هر زن است که به طور معمول در سنین ۴۵ تا ۵۵ سالگی آغاز میشود و با تغییرات هورمونی و فیزیکی خاص خود همراه است. این مرحله نهتنها بر سلامتی جسمی، بلکه بر جنبههای روانی و اجتماعی زنان تأثیر میگذارد. درک بهتر از یائسگی و آگاهی از علائم و تغییرات ناشی از آن، میتواند به زنان کمک کند تا با این دوره از زندگی خود به بهترین نحو کنار بیایند. همچنین، ارائه راهکارهای حمایتی و بهبود کیفیت زندگی طی این دوره، اهمیت بالایی دارد. بهبود شیوههای مدیریت علائم و تقویت ارتباطات اجتماعی میتواند به زنان کمک کند تا با اعتماد به نفس و سلامتی بیشتری یائسگی را تجربه کنند.
